恩替卡韦低耐药发生率归因于其兼具强效抗病毒能力以及高耐药基因屏障。当病毒被强效抑制时,一方面敏感株被最大限度地抑制,另一方面,病毒突变株产生的可能性就很小了。另外,HBV DNA对恩替卡韦产生耐药需要3个基因位点突变,其中包括2个拉米夫定耐药突变位点。因此,恩替卡韦耐药置换仅出现在含有LVD耐药置换的病毒株中,LVD治疗既能选择出LVD耐药突变,也能选择出恩替卡韦耐药突变。
近期研究结果也证明,低耐药保证下的持续抑制HBV复制确实可使肝脏组织学持续得以改善。第19届亚太肝脏研究学会(APASL)年会公布的日本临床研究结果显示:与基线水平相比,治疗48周和治疗148周时,核苷初治患者恩替卡韦可显着改善坏死性炎症及纤维化程度。笔者认为,如果延长该研究的随访时间,恩替卡韦改善肝组织学效果无疑将更加显着。
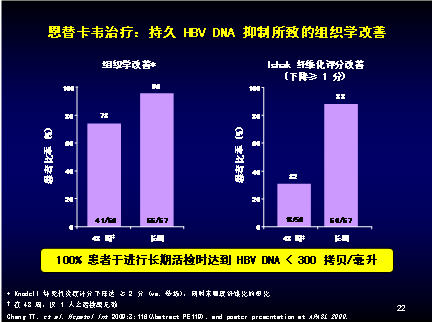
此外恩替卡韦全球注册研究中位值长达6年的随访结果也显示,经恩替卡韦治疗达到HBV DNA <300copies/ml的患者中,获得组织学改善的比例达96%,伊沙克(Ishak)纤维化评分下降≥1分的患者比例达到88%.(图1)提示组织学改善的获益来自低耐药保证下的HBV DNA 持久抑制。
笔者在所参与的长达5~6年的临床多中心研究中也观察到,对恩替卡韦治疗应答良好的患者,肝功能可持续稳定在正常水平,HBV DNA维持低水平状态,肝脏组织学得到明显改善,同时乙肝相关终点事件发生数量明显减少。
渐进的治疗终点与临床意义
2009年的EASL指南提出的慢性乙型肝炎的治疗终点是分层次的,这也符合临床的实际情况。即HBV DNA降低至尽可能低的水平是成功抗病毒的第一层次治疗终点。HBV DNA降低至尽可能低的水平,病毒被抑制的程度应确保达到肝功能生化指标恢复正常,此时肝脏组织学得到改善,并发症得以预防。
HBV DNA降低到理想水平后,对于e抗原阳性患者,通过抗病毒治疗达到e抗原清除或e抗原血清学转换是一个相对容易达标的治疗终点。当e抗原阳性患者出现e抗原血清学转换时,再经过一段时间的巩固治疗,医师可根据患者病情酌情考虑停药。但停药后应密切观察,一旦有病情复发,应考虑再治疗。
对于e抗原阴性患者,由于其停药后复发率高于e抗原阳性患者,对于这类患者的治疗终点要求更高。欧美乙肝临床治疗指南指出,s抗原清除或s抗原血清学转换是e抗原阴性患者停止药物治疗的指征。因此,临床医师在治疗此类患者时均应考虑适当延长抗病毒的疗程,并在为初始抗病毒治疗的e抗原阴性患者在治疗前做好充分的沟通。
s抗原清除或血清学转换是抗病毒更高标准的治疗终点。笔者通过对现有药物疗效观察认为,HBV DNA降至尽可能低的水平,肝脏生化指标达标和e抗原血清学转换是一个较为现实的治疗终点。因此,针对不同治疗终点应选择不同的策略。如果是抑制病毒复制,核苷类药物有比较好的表现,而如果是针对e抗原消失或转换,应用干扰素的免疫疗法则更为适合。